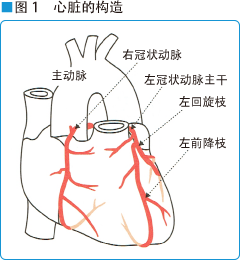
心脏是供应全身血液的血泵,心脏需要大量的氧气和能量才能日夜不停地完成自身的血泵功能。为心脏提供足够氧和营养素的是围绕在心脏表面的冠状动脉血管来完成的。
缺血性是指因冠状动脉的硬化,冠状动脉内血液流通处于受阻的状态。缺血状态只是暂时的情况下称为心绞痛,而供应心肌的血流在数分以上处于受闭塞状态时,导致心肌细胞坏死的就称为心肌梗死。
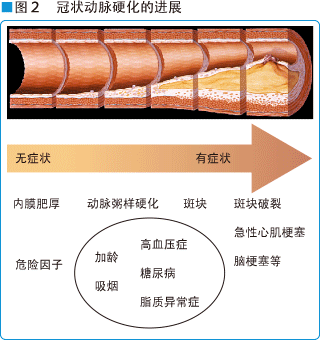
缺血性心脏病的主要原因是冠状动脉的硬化,冠状动脉硬化是随着年龄增长而产生,且无法恢复原状。而加重冠状动脉硬化的主要原因是糖尿病、高血压、高血脂症以及吸烟、肥胖等等,随着高龄化、生活习惯的西洋化,缺血性心脏病患者日趋增加。
心绞痛到心肌梗塞的发展,主要是在冠状动脉被胆固醇或血凝块阻塞时,会形成噬菌斑便会引致心脏供血不足。在治疗缺血性心脏病首选的药物疗法中,以扩张冠状动脉,增加血流的硝酸药和抗血小板药为中心。然而仅仅靠药物治疗达到根治是很困难的,还需要进行手术治疗。在这项治疗领域中,随着心脏导管低微创手术治疗的发展,大大减轻了患者的身体负担。

具体治疗是将直径为数毫米的指引导管插入大腿根部、手腕或上臂的动脉直至并留置在冠状动脉的入口,在指引导管中将极细的金属制导丝通过血管的狭窄部位(闭塞部),把带有球囊的导管插入病变部位,膨胀球囊定位扩张病变部位,治疗之后收缩并拔取球囊的方法就是PCI治疗,称作经皮冠状动脉介入治疗(Percutaneous coronary intervention,简称PCI)。
其的不足之处是扩张后有急性闭塞(急性冠脉闭塞)的可能或3个月后再次出现狭窄现象。为了克服此类现象,各种器具技术都在研究发展,其中就有如支架植入术的使用。此方法是用带有网状金属支架的球囊扩张病变部位,并置留于血管,支撑血管内侧,不拔取出来。用这种方法,急性冠脉闭塞、再狭窄的出现率得到大幅度的改善。但是置留支架6个月后,会有约20%的部位出现再狭窄。为了减少再狭窄的可能性,研发了实用药剂溶出性支架(Drug Eluting Stent:DES)。此支架涂有可预防再狭窄的药液(免疫抑制药或抗细胞增殖),药液在发挥其功效时可预防再狭窄。实际临床上使用数年,现在已经取得了良好的成绩。最近已开发了各种各样的DES,其中唯有日本开发研制的支架效果最好,也创造了最好的成绩,把再狭窄率缩小到仅有2~3%。
PCI的进步克服了很多难题,例如左冠状动脉的分歧部的左主干部处的狭窄病变。以往治疗急性冠动脉闭塞时,会有致命性危险,唯有冠动脉搭桥术才可以治疗,而药剂溶出性支架(DES)的出现就基本上解决了这一问题;在钙化较强的病变中利用球囊也无法得以扩张,可以除去钙化病变的旋磨介入术的出现大致上解决了这种病症。
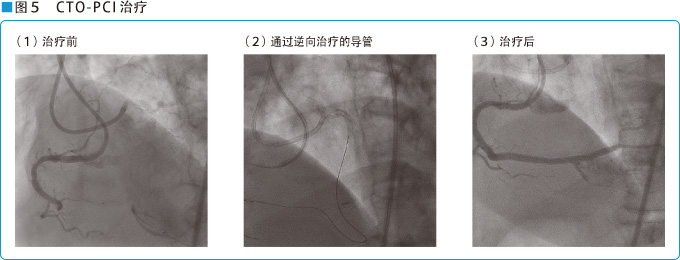
目前在PCI治疗中最大的难题是,慢性完全闭塞病变(Chronic Total Occlusion;CTO)。CTO是冠动脉处于3个月以上的闭塞病变。CTO病例是闭塞时间长,或冠动脉的全貌无法把握,特别是经过1年以上或数年,闭塞部的血栓已器质化,极其坚硬,以往使用的软质导丝很少通过,成功率很低,手术需要在技术精湛高超的医师手下,才有可能成功。
随着日本尖细坚硬的先端导丝的开发,术前冠动脉CT的使用,双向导丝法以及经由侧枝循环血管的逆行导丝技术法的开发,血管内标准化超声波的运用以及药物洗脱支架的留置等的使用,提高了成功率,慢性病变也得到了有效控制。本会推荐的日本医疗设施对急性期的医治开通率保持在90%以上。日本在国际PCI治疗领域遥遥领先。
PCI治疗的并发症,频率虽然不高,但在治疗过程中因使用造影剂或预防血栓的药剂,以及在血管内使用导管操作,难免会有不可抗力的发生。PCI的并发症主要有:急性冠动脉闭塞、支架血栓症伴随的急性心肌梗塞、冠动脉穿孔、抗血小板药引发的出血性并发症、脑血管障碍及其他塞栓症、造影剂引起的肾机能障碍、导管插入部位处的细菌感染和药物过敏等等。不过,无论出现哪种并发症,我们都做好了充分的对应措施,一旦发生当即处理,以保患安。
PCI的住院期间大约在2~3天,治疗费用是根据使用的导丝种类或使用的支架数目有所浮动。